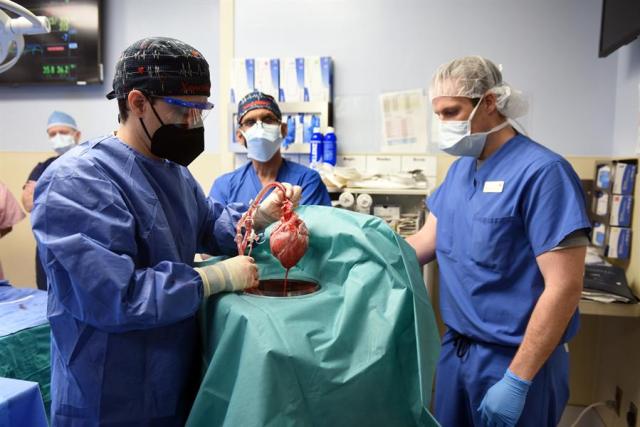
Antes fueron riñones, pero cirujanos y cardiólogos han conseguido en Estados Unidos por primera vez trasplantar el corazón de un cerdo modificado genéticamente a un humano. ¿Pueden ser los xenotrasplantes la solución a la escasez de órganos humanos? ¿Hay fronteras o límites éticos infranqueables?.
El español Lluís Montoliu, biotecnólogo, experto en edición genética y presidente del Comité de Ética del Consejo Superior de Investigaciones Científicas (CSIC), responde a diez incógnitas -científicas y éticas- sobre los desafíos de los trasplantes procedentes de animales.
PREGUNTA.- ¿Cómo se valora la trascendencia de una noticia de estas características?
RESPUESTA.- Que una persona haya sobrevivido con un corazón de un cerdo durante más de 72 horas es un éxito incontestable. La xenotrasplantación viene investigándose desde los años 90, y tras muchos años de problemas y muchos test en modelos animales, sobre todo en primates no humanos (babuinos) y tras haber conseguido supervivencias de varios años de estos animales con órganos de cerdos modificados genéticamente, empezamos a vislumbrar los primeros éxitos en personas, para quien se diseñó desde un principio, con la mujer en muerte clínica a la que se trasplantó un riñón de cerdo a una pierna el pasado mes de septiembre y ahora con el xenotrasplante de corazón de cerdo a un hombre que necesitaba reemplazar el suyo, muy enfermo. Es un hito largamente esperado, con independencia de los días, semanas o meses que sobreviva esta persona. Será el primero de muchos otros pacientes que seguirán. Es un avance histórico en medicina de trasplantes.
P.- ¿Pueden ser los xenotrasplantes en el futuro la solución definitiva frente a la escasez de órganos humanos para trasplantar y por lo tanto para muchas enfermedades crónicas?
R.- La xenotrasplantación nunca se pensó como solución definitiva, sino como una estrategia para ganar tiempo, para los pacientes en listas de espera a los que no les llega el órgano que necesitan. Siguen falleciendo alrededor de un 30% de las personas en listas de espera. Con la xenotrasplantación de órganos de cerdos a humanos se logra extender el tiempo que los pacientes pueden esperar a recibir otro órgano de un donante. El mejor trasplante de un corazón humano siempre seguirá siendo el corazón de otro humano.
P.- ¿Considera que pueden atisbarse algunas consideraciones de tipo ético?
R.- Dado que la estrategia de xenotrasplantación lleva mucho tiempo siendo investigada ha habido tiempo de plantear todos estos debates. Es éticamente aceptable utilizar los órganos de un animal para suplir la falta de órganos humanos, dado que el posible beneficio terapéutico (salvar la vida de una persona humana) es superior al daño al animal, que se sacrifica para poder obtener los órganos. Hay que señalar que los cerdos generan muchos menos problemas éticos que los primates no humanos y suelen ser más aceptados por la sociedad.
P.- Son obviamente animales genéticamente modificados para evitar el rechazo inmediato del órgano. ¿Es ésta una técnica tan sofisticada que convierte este tipo de trasplantes en algo muy residual o excepcional? ¿o una técnica que se puede replicar con relativa facilidad hasta universalizar en el futuro su uso?
R.- El cerdo utilizado, generado por la empresa Revivicor, porta 10 modificaciones genéticas, cuatro genes porcinos inactivados y seis genes humanos añadidos. Son por lo tanto cerdos transgénicos, multitransgénicos. La tecnología usada es la misma que sirvió para crear la oveja Dolly, de clonación o transferencia nuclear de células somáticas, en 1996. Revivicor es heredera de PPL Therapeutics, la empresa escocesa que estuvo detrás del nacimiento de Dolly. Son técnicas que llevan muchos años siendo utilizadas. Lo sofisticado es descubrir qué genes hay que inactivar del genoma porcino y qué genes hay que añadir del genoma humano para que los órganos de cerdo transgénico no sean reconocidos como extraños y rechazados por el sistema inmunitario de la persona trasplantada. Ese es el reto, el verdadero problema.
P.- ¿Considera que se trata ya por lo tanto de una realidad que va camino de convertirse en una práctica clínica cotidiana, como lo son los trasplantes procedentes de humanos?
R.- No sé si cotidiana es todavía la palabra que podemos usar. Nos ha costado casi 30 años en realizar los primeros dos xenotrasplantes de cerdo a humano. Serán necesarios muchos más ensayos hasta convertir este procedimiento quirúrgico, todavía experimental, en un tratamiento. Son necesarias muchas experiencias combinadas (la empresa, veterinarios, cirujanos cardiovasculares, etc…) para que puedan reproducirse estos xenotrasplantes en otros hospitales. Pero estoy convencido que paulatinamente irá aumentando el número de pacientes hasta adquirir toda la experiencia necesaria para poder aprobar el procedimiento como tratamiento autorizado. Este xenotrasplante se autorizó por la FDA como uso compasivo, dado que el paciente ya estaba médicamente desahuciado y solo esperando a morir.
P.- ¿Están descartados los riesgos de que se produzca una transmisión de infecciones propias de los animales?
R.- En los años 90 se describieron unos retrovirus porcinos endógenos (PERV) que, en condiciones de células en cultivo, in vitro, podían infectar a células humanas. Pero nunca se ha comprobado tal infección in vivo, en animales. Durante algún tiempo se consideró que los PERV serían una barrera importante a la xenotrasplantación e incluso se propusieron moratorias. En 2017 el laboratorio de George Church describió unos cerdos que carecían de PERV, inactivados con las herramientas CRISPR. Pero no son estos cerdos los que se han usado. Esos cerdos de Church todavía tienen que modificarse extensamente para adquirir las 10 modificaciones que incorporan los de Revivicor para impedir, regular o retrasar el rechazo.
P.- ¿Son siempre los cerdos los “mejores” animales para este tipo de trasplantes? ¿Hay otros? (primates, cobayas, etc)
R.- Tanto por su facilidad de cría, por el gran número de animales disponibles, por su fisiología, por su metabolismo, y por el tamaño de los órganos los cerdos son los animales más adecuados para los xenotrasplantes. Los primates, que en principio serían genéticamente más próximos, sin embargo suscitan enormes problemas éticos (en la Unión Europea sería ilegal usarlos para este fin) y además ni por tamaño de órganos ni por temas de crianza y tiempo de espera a llegar a individuos adultos serían adecuados. Mucho menos cualquier roedor de mucho menor tamaño.
P.- De momento los xenotrasplantes están considerados como “estaciones intermedias” mientras llega el órgano humano adecuado para el trasplante. ¿Puede en el futuro consolidarse como una práctica clínica ya definitiva?
R.- La falta de órganos humanos para trasplantes podría solventarse con diferentes estrategias. La xenotrasplantación es una de ellas, y pretende ganar tiempo, darle más plazo a los pacientes que seguirían a la espera de recibir un órgano definitivo. Si los órganos de cerdo pueden aguantar y sobrevivir largos periodos de tiempo es algo que desconocemos. Sabemos que en primates, en babuinos se han logrado supervivencias de varios años. Hacen falta más experimentos y tiene que pasar el tiempo suficiente. También los primeros trasplantes de corazón humanos fallecían al poco tiempo y los actuales tienen una razonable y larga expectativa de vida. Otras estrategias serían los organoides, los órganos impresos en 3D o las quimeras, todos ellos mucho más alejados de sus aplicaciones clínicas y todavía en fases de investigación básica.
P.- Edición genética. Ingeniería biológica. Medicina personalizada. ¿Pueden la ciencia y la tecnología abrir una nueva brecha social, por tratarse de tecnologías que estén solo al alcance de unos pocos?
R.- Este creo que es uno de los principales problemas y retos a los que nos enfrentamos, recogido en el cuarto principio de la bioética, que es el principio de justicia. Que los tratamientos que se desarrollen estén al alcance de todo aquella persona que los necesite, no solamente de quien pueda costearlo. Naturalmente las empresas biotecnológicas promotoras están en su legítimo derecho de recabar un dinero para resarcirse de las inversiones realizadas, pero estos precios deben ser razonables y asumibles por los sistemas nacionales de salud, los que puedan financiar estos tratamientos para sus ciudadanos.
P.- ¿Existe un límite? ¿Una frontera que no debería cruzar nunca la ciencia?
R.- Éticamente los problemas llegarían cuando se intenten trasplantar órganos no metabólicos, como el cerebro. Este probablemente sea el límite actual, no solo científico y técnico, sino ético, el trasplante o xenotrasplante de cerebros, si se llega a plantear alguna vez, probablemente sería uno de esos experimentos que no debiéramos hacer. No le veo ningún sentido en estos momentos y sí muchos peligros y problemas potenciales, no solo éticos. Creo que con la cantidad de personas a la espera de riñones, hígados, páncreas, corazones, etc… hay trabajo, investigación y clínica suficiente para los próximos años sin necesidad de meternos en más problemas.
EFE

